Frauenheilkunde
Alopezie bei Frauen
29/03/26 18:54
Haarausfall bei Frauen: Ursachen, Diagnose & ganzheitliche Therapie
Du bürstest dein Haar und siehst wieder mehr Haare in der Bürste als gewöhnlich. Deine Dusche verstopft regelmässig. Du beobachtest, dass dein Haaransatz lichter wird. Vielleicht hast du schon den Arzt besucht - und wurdest mit einem blossen 'das ist normal' nach Hause geschickt. Doch für dich fühlt es sich alles andere als normal an.
Haarausfall (medizinisch: Alopezie) ist bei Frauen häufiger als viele denken - und doch wird er im medizinischen Alltag oft verharmlost oder falsch behandelt. In der funktionellen Medizin schauen wir genauer hin: Haarausfall ist fast immer ein Symptom - ein Signal deines Körpers, dass irgendwo ein Ungleichgewicht besteht. In diesem Beitrag erfährst du, welche Ursachen dahinterstecken können, wie eine sinnvolle Diagnostik aussieht und welche ganzheitlichen Therapieansätze wirklich helfen. Read More…
Du bürstest dein Haar und siehst wieder mehr Haare in der Bürste als gewöhnlich. Deine Dusche verstopft regelmässig. Du beobachtest, dass dein Haaransatz lichter wird. Vielleicht hast du schon den Arzt besucht - und wurdest mit einem blossen 'das ist normal' nach Hause geschickt. Doch für dich fühlt es sich alles andere als normal an.
Haarausfall (medizinisch: Alopezie) ist bei Frauen häufiger als viele denken - und doch wird er im medizinischen Alltag oft verharmlost oder falsch behandelt. In der funktionellen Medizin schauen wir genauer hin: Haarausfall ist fast immer ein Symptom - ein Signal deines Körpers, dass irgendwo ein Ungleichgewicht besteht. In diesem Beitrag erfährst du, welche Ursachen dahinterstecken können, wie eine sinnvolle Diagnostik aussieht und welche ganzheitlichen Therapieansätze wirklich helfen. Read More…
"Ich fühle mich wie neben mir"
28/03/26 18:57
„Ich fühle mich wie neben mir" – Nervensystem-Dysregulation im Alltag erkennen
Kennst du das Gefühl, irgendwie „nicht richtig da" zu sein? Als würdest du dein Leben von außen beobachten, während dein Körper auf Autopilot läuft? Morgens schon erschöpft aufwachen, obwohl du früh ins Bett gegangen bist. Bei Kleinigkeiten gereizt reagieren, die dich früher nicht aus der Ruhe gebracht hätten. Ständig das Gefühl haben, unter Strom zu stehen – oder im Gegenteil: völlig taub und leer zu sein. Read More…
Kennst du das Gefühl, irgendwie „nicht richtig da" zu sein? Als würdest du dein Leben von außen beobachten, während dein Körper auf Autopilot läuft? Morgens schon erschöpft aufwachen, obwohl du früh ins Bett gegangen bist. Bei Kleinigkeiten gereizt reagieren, die dich früher nicht aus der Ruhe gebracht hätten. Ständig das Gefühl haben, unter Strom zu stehen – oder im Gegenteil: völlig taub und leer zu sein. Read More…
PCOS und Low Carb: Warum Kohlenhydrate nicht dein Feind sind
25/03/26 20:08
PCOS und Low Carb: Warum Kohlenhydrate nicht dein Feind sind
Du hast PCOS, und überall liest du, dass du unbedingt Low Carb essen solltest?
Dass Kohlenhydrate dein Feind sind und du sie um jeden Preis meiden musst?
Ich verstehe das – die Angst vor Kohlenhydraten ist in der PCOS-Community weit verbreitet. Aber lass mich dir etwas sagen: Kohlenhydrate sind nicht dein Feind. Im Gegenteil, die richtigen Kohlenhydrate können sogar dabei helfen, deine PCOS-Symptome zu verbessern.
In diesem Artikel erkläre ich dir, warum die pauschale Empfehlung Low Carb bei PCOS zu kurz greift, wie du Insulinresistenz verstehen kannst ohne Angst vor Kohlenhydraten zu entwickeln, und welche Rolle Stress und Cortisol dabei spielen.
Ziel: Bleibe metabolisch flexibel! Read More…
Du hast PCOS, und überall liest du, dass du unbedingt Low Carb essen solltest?
Dass Kohlenhydrate dein Feind sind und du sie um jeden Preis meiden musst?
Ich verstehe das – die Angst vor Kohlenhydraten ist in der PCOS-Community weit verbreitet. Aber lass mich dir etwas sagen: Kohlenhydrate sind nicht dein Feind. Im Gegenteil, die richtigen Kohlenhydrate können sogar dabei helfen, deine PCOS-Symptome zu verbessern.
In diesem Artikel erkläre ich dir, warum die pauschale Empfehlung Low Carb bei PCOS zu kurz greift, wie du Insulinresistenz verstehen kannst ohne Angst vor Kohlenhydraten zu entwickeln, und welche Rolle Stress und Cortisol dabei spielen.
Ziel: Bleibe metabolisch flexibel! Read More…
Hashimoto. Ganzheitlich betrachtet
14/03/26 07:48
Hashimoto ganzheitlich: Warum L-Thyroxin allein oft nicht reicht
Du nimmst täglich deine Schilddrüsentablette. Dein TSH ist "im Normbereich". Der Arzt sagt: "Alles gut, Ihre Werte stimmen." Aber du fühlst dich nicht gut. Du bist müde, frierst ständig, nimmst zu, obwohl du nicht mehr isst. Deine Haare fallen aus. Dein Gehirn fühlt sich vernebelt an.
"Vielleicht bin ich einfach nicht belastbar genug. Vielleicht ist das jetzt halt so mit Hashimoto."
Nein. Das muss nicht so sein.
Die Wahrheit ist: L-Thyroxin ist wichtig und lebensnotwendig für viele Hashimoto-Patienten. Aber es ist oft nur ein Puzzleteil – nicht die komplette Lösung. Dein Körper braucht mehr als nur eine Tablette, um optimal zu funktionieren.
Lass uns verstehen, was bei Hashimoto wirklich passiert – und was du tun kannst, um endlich wieder gut zu leben.
Was ist Hashimoto überhaupt?
Hashimoto-Thyreoiditis ist eine Autoimmunerkrankung, bei der dein Immunsystem deine Schilddrüse angreift. Genauer gesagt: Es bildet Antikörper gegen die Schilddrüse und zerstört langsam das Gewebe.
Die Zahlen sind beeindruckend:
Was passiert in der Schilddrüse?
Deine Schilddrüse ist eine kleine, schmetterlingsförmige Drüse am Hals. Sie produziert Schilddrüsenhormone:
Bei Hashimoto:
Ich sage immer: Der Täter ist das Immunsystem- das Opfer die Schilddrüse. Behandelt wird aber immer nur mit Hormonersatztherapie. Das Immunsystem wird nie beachtet!
Typische Symptome:
Das Problem mit L-Thyroxin allein
L-Thyroxin (z.B. Euthyrox, L-Thyrox) ist synthetisches T4. Es ist der Standard in der Behandlung – und für viele Menschen funktioniert es gut.
Aber für etwa 10-20% der Patienten reicht es nicht.
Warum nicht?
1. Dein Körper muss T4 in T3 umwandeln (Conversion)
L-Thyroxin liefert nur T4. Aber T4 ist nicht das aktive Hormon – es ist ein Vorläufer. Dein Körper muss es in T3 umwandeln, damit es wirkt.
Diese Umwandlung passiert vor allem in:
Wenn diese Umwandlung gestört ist, hast du genug T4 im Blut (der Arzt sagt: "Alles normal"), aber zu wenig aktives T3 in den Zellen. Da aber meist nur TSH gemessen wird, und nicht die beiden Hormone dazu, wird selten an der Medikation etwas geändert. Leider auch nicht, wenn ft3 im Labor niedrig ist!
Was stört die T4→T3-Umwandlung?
Das Ergebnis:
2. Reverse T3 (rT3) – die "Bremse" für deinen Stoffwechsel
Hier wird's interessant: Dein Körper kann T4 nicht nur in aktives T3 umwandeln, sondern auch in reverse T3 (rT3) – eine inaktive Form, die wie eine Bremse wirkt. Dies wird aber nie gemessen!
Wann produziert der Körper rT3?
Das Problem: rT3 blockiert die Rezeptoren für aktives T3. Es ist wie ein falscher Schlüssel, der das Schloss blockiert – und das aktive T3 kann nicht mehr andocken.
Ergebnis:
3. Individuelle Unterschiede
Manche Menschen brauchen einfach etwas T3, auch wenn die Umwandlung theoretisch funktioniert. Warum? Genetik, individuelle Stoffwechsel-Unterschiede.
Viele Hashimoto-Patienten berichten:
Die Alternativen: T3-Kombination und natürliches Schilddrüsenhormon
Wenn L-Thyroxin allein nicht ausreicht, gibt es Optionen.
Option 1: L-Thyroxin + T3 (Kombitherapie)
Was ist das?
Für wen sinnvoll?
Vorteile:
Nachteile:
Wichtig: T3 nicht einfach selbst dazunehmen! Dosierung muss ärztlich überwacht werden. Zu viel T3 kann Herzrasen, Nervosität verursachen.
Option 2: NDT (Natürliches Schilddrüsenhormon)
Was ist NDT?
Für wen sinnvoll?
Vorteile:
Nachteile:
Meine Sicht: Beides hat seinen Platz. Für viele ist L-Thyroxin völlig ausreichend. Andere profitieren von T3-Kombi oder NDT. Es ist individuell. Man muss es ausprobieren!
Die Autoimmun-Komponente: Warum greift dein Körper die Schilddrüse an?
Die eigentliche Frage bei Hashimoto ist nicht "Wie ersetze ich Hormone?", sondern "Warum greift mein Immunsystem meine Schilddrüse an – und wie stoppe ich das?"
Trigger 1: Gluten – der kontroverse Faktor
Die Theorie: Gluten (ein Protein in Weizen, Roggen, Gerste) kann bei empfindlichen Menschen die Darmbarriere schädigen → Immunsystem wird aktiviert → Gluten-Proteine ähneln Schilddrüsengewebe → Autoimmunität.
Die Wissenschaft:
Meine Erfahrung: Etwa 30-40% meiner Hashimoto-Patienten profitieren deutlich von glutenfreier Ernährung. Antikörper sinken, Symptome bessern sich. Bei anderen: kein Unterschied.
Empfehlung:
Nicht dogmatisch werden! Glutenfrei ist kein Allheilmittel, aber für manche ein wichtiger Baustein.
Trigger 2: Darm – die Wurzel vieler Übel
Die Verbindung:
Bei vielen Hashimoto-Patienten finde ich:
Was tun?
Das braucht Zeit (3-12 Monate), aber es lohnt sich.
Trigger 3: Infekte – besonders EBV
Der Zusammenhang: Etwa 80% der Hashimoto-Patienten haben Hinweise auf eine EBV-Infektion. Zufall? Wahrscheinlich nicht.
Wie kann ein Virus Hashimoto triggern?
Trigger 4: Stress – der unterschätzte Faktor
Chronischer Stress:
Trigger 5: Toxine und Schwermetalle
Umweltgifte, die mit Hashimoto assoziiert sind:
Die kritischen Mikronährstoffe bei Hashimoto
Deine Schilddrüse kann ohne bestimmte Nährstoffe nicht funktionieren – und dein Immunsystem auch nicht.
Selen – der Star
Warum so wichtig?
Studien zeigen:
Wie viel?
Wichtig: Nicht über 400 µg täglich (kann toxisch sein).
Zink – für Immunsystem und Umwandlung
Warum wichtig?
Eisen – oft übersehen
Warum wichtig?
Das Problem:
Wie viel?
Vitamin D – der Immunmodulator
Warum wichtig?
Weitere wichtige Nährstoffe:
Die Jod-Kontroverse: Freund oder Feind?
Das ist DAS kontroverse Thema bei Hashimoto.
Die beiden Lager:
Schulmedizin: "Jod ist bei Hashimoto gefährlich. Kann Entzündung verschlimmern. Besser meiden!"
Naturheilkunde: "Jodmangel ist ein Mitauslöser. Intelligente Jod-Supplementierung kann helfen."
Was stimmt?
Beide haben Recht – für unterschiedliche Situationen.
Fakt 1: Jod ist essentiell
Fakt 2: Zu viel Jod kann Entzündung triggern
Meine Empfehlung:
1. Jod-Status testen
2. Wenn Jod supplementiert wird:
3. Jodreiche Lebensmittel:
4. Was meiden:
Extremes Meiden ist genauso falsch wie hochdosierte Supplementierung.
Nebennieren und Hashimoto: Die übersehene Verbindung
Hier wird's wichtig – und wird von vielen Ärzten komplett übersehen.
Das Problem:
Deine Schilddrüse und deine Nebennieren arbeiten eng zusammen. Wenn die Nebennieren schwächeln, kann T3-Gabe problematisch sein.
Warum?
Symptome schwacher Nebennieren:
Was tun?
1. Nebennieren-Status checken BEVOR du T3 startest
2. Wenn Cortisol niedrig ist:
Viele Hashimoto-Patienten, die "T3 nicht vertragen", haben eigentlich ein Nebennieren-Problem.
Ernährung bei Hashimoto: Streng vs. moderat
Das Autoimmun-Protokoll (AIP)
Was ist AIP? Eine strenge Eliminationsdiät:
Eliminiert werden:
Was bleibt?
Für wen sinnvoll?
Vorteile:
Nachteile:
Der moderate Ansatz
Für viele ausreichend:
Meine Empfehlung:
Nicht dauerhaft super-restriktiv bleiben!
Schwangerschaft mit Hashimoto
Du hast Hashimoto und möchtest schwanger werden?
Warum ist das wichtig?
Für die Mutter:
Was ist anders?
Der Bedarf an Hormonen steigt um 30-50%!
Das bedeutet: Deine L-Thyroxin-Dosis muss erhöht werden!
Was tun?
VOR der Schwangerschaft:
Während der Schwangerschaft:
Nach der Geburt:
Realistische Erwartungen
Kann Hashimoto "geheilt" werden?
Ehrlich: Nein. Die Autoimmunität bleibt meist nachweisbar.
Meine Mutter hatte fast 30 Jahre Hashimoto. Nun muss sie nichts mehr nehmen. Nach ihrem Schlaganfall 2016 haben wir eine Therapie mit Reintoxine von Horvi gemacht, danach hat sich auch die Schilddrüse erholt.
Aber:
Was MÖGLICH ist:
Etwa 30-40% erreichen:
Weitere 40-50% erreichen:
Fazit: Hashimoto ist mehr als eine Tablette
Die wichtigsten Hebel:
✓ Hormone optimieren
✓ Mikronährstoffe
✓ Darmgesundheit
✓ Trigger eliminieren
✓ Stress-Management
✓ Ernährung
Du hast Hashimoto und fühlst dich trotz L-Thyroxin nicht gut? In meiner Praxis schauen wir uns das Gesamtbild an: Hormone, Mikronährstoffe, Darm, Trigger, Stress.
Du nimmst täglich deine Schilddrüsentablette. Dein TSH ist "im Normbereich". Der Arzt sagt: "Alles gut, Ihre Werte stimmen." Aber du fühlst dich nicht gut. Du bist müde, frierst ständig, nimmst zu, obwohl du nicht mehr isst. Deine Haare fallen aus. Dein Gehirn fühlt sich vernebelt an.
"Vielleicht bin ich einfach nicht belastbar genug. Vielleicht ist das jetzt halt so mit Hashimoto."
Nein. Das muss nicht so sein.
Die Wahrheit ist: L-Thyroxin ist wichtig und lebensnotwendig für viele Hashimoto-Patienten. Aber es ist oft nur ein Puzzleteil – nicht die komplette Lösung. Dein Körper braucht mehr als nur eine Tablette, um optimal zu funktionieren.
Lass uns verstehen, was bei Hashimoto wirklich passiert – und was du tun kannst, um endlich wieder gut zu leben.
Was ist Hashimoto überhaupt?
Hashimoto-Thyreoiditis ist eine Autoimmunerkrankung, bei der dein Immunsystem deine Schilddrüse angreift. Genauer gesagt: Es bildet Antikörper gegen die Schilddrüse und zerstört langsam das Gewebe.
Die Zahlen sind beeindruckend:
- Frauen sind 7-10x häufiger betroffen als Männer
- Häufigste Ursache für Schilddrüsenunterfunktion in westlichen Ländern
- Peak-Alter: 30-50 Jahre (aber kann in jedem Alter auftreten: Ich habe eine 8- jährige Hashimoto Patientin!)
Was passiert in der Schilddrüse?
Deine Schilddrüse ist eine kleine, schmetterlingsförmige Drüse am Hals. Sie produziert Schilddrüsenhormone:
- T4 (Thyroxin): Das "Speicherhormon" – macht etwa 90% der Produktion aus
- T3 (Trijodthyronin): Das "aktive Hormon" – wirkt 3-5x stärker als T4
Bei Hashimoto:
- Dein Immunsystem greift Schilddrüsenzellen an
- Schilddrüsengewebe wird zerstört
- Produktion von Hormonen sinkt
- Du entwickelst eine Unterfunktion (Hypothyreose)
Ich sage immer: Der Täter ist das Immunsystem- das Opfer die Schilddrüse. Behandelt wird aber immer nur mit Hormonersatztherapie. Das Immunsystem wird nie beachtet!
Typische Symptome:
- Müdigkeit, Erschöpfung (oft massiv!)
- Gewichtszunahme trotz normaler Ernährung
- Kälteempfindlichkeit, ständig frieren
- Haarausfall
- Trockene Haut
- Verstopfung
- Brain Fog, Konzentrationsprobleme
- Depressive Verstimmung
- Zyklusstörungen, unerfüllter Kinderwunsch
- Muskelschmerzen, Gelenkschmerzen
Das Problem mit L-Thyroxin allein
L-Thyroxin (z.B. Euthyrox, L-Thyrox) ist synthetisches T4. Es ist der Standard in der Behandlung – und für viele Menschen funktioniert es gut.
Aber für etwa 10-20% der Patienten reicht es nicht.
Warum nicht?
1. Dein Körper muss T4 in T3 umwandeln (Conversion)
L-Thyroxin liefert nur T4. Aber T4 ist nicht das aktive Hormon – es ist ein Vorläufer. Dein Körper muss es in T3 umwandeln, damit es wirkt.
Diese Umwandlung passiert vor allem in:
- Leber
- Nieren
- Muskeln
- Darm
Wenn diese Umwandlung gestört ist, hast du genug T4 im Blut (der Arzt sagt: "Alles normal"), aber zu wenig aktives T3 in den Zellen. Da aber meist nur TSH gemessen wird, und nicht die beiden Hormone dazu, wird selten an der Medikation etwas geändert. Leider auch nicht, wenn ft3 im Labor niedrig ist!
Was stört die T4→T3-Umwandlung?
- Stress (hohes Cortisol blockiert das Enzym)
- Entzündung (chronische Entzündung hemmt Conversion)
- Darmprobleme (Leaky Gut, Dysbiose)
- Leberprobleme (Fettleber, Leberschwäche)
- Nährstoffmängel (Selen, Zink, Eisen, Vitamin D)
- Medikamente (Betablocker, manche Antidepressiva)
- Zu wenig Kalorien (strenge Diäten)
Das Ergebnis:
- Du nimmst brav deine Tablette
- Die Werte - (besser gesagt TSH) sehen "gut" aus
- Aber du fühlst dich miserabel, weil zu wenig T3 ankommt
2. Reverse T3 (rT3) – die "Bremse" für deinen Stoffwechsel
Hier wird's interessant: Dein Körper kann T4 nicht nur in aktives T3 umwandeln, sondern auch in reverse T3 (rT3) – eine inaktive Form, die wie eine Bremse wirkt. Dies wird aber nie gemessen!
Wann produziert der Körper rT3?
- Bei Stress (Schutz vor Überaktivierung in Krisensituationen)
- Bei Hunger/Diät (Energie sparen!)
- Bei schweren Erkrankungen
- Bei chronischer Entzündung
Das Problem: rT3 blockiert die Rezeptoren für aktives T3. Es ist wie ein falscher Schlüssel, der das Schloss blockiert – und das aktive T3 kann nicht mehr andocken.
Ergebnis:
- Du hast genug T4
- Du hast sogar genug T3
- Aber viel davon wirkt nicht, weil rT3 die Rezeptoren blockiert
- Du fühlst dich, als hättest du eine Unterfunktion – obwohl die Werte "okay" aussehen
3. Individuelle Unterschiede
Manche Menschen brauchen einfach etwas T3, auch wenn die Umwandlung theoretisch funktioniert. Warum? Genetik, individuelle Stoffwechsel-Unterschiede.
Viele Hashimoto-Patienten berichten:
- "Ich fühle mich besser, wenn ich zusätzlich T3 nehme"
- "Erst mit natürlichem Schilddrüsenhormon ging es mir richtig gut"
- "Unter T4 allein war ich ein Zombie"
Die Alternativen: T3-Kombination und natürliches Schilddrüsenhormon
Wenn L-Thyroxin allein nicht ausreicht, gibt es Optionen.
Option 1: L-Thyroxin + T3 (Kombitherapie)
Was ist das?
- Du nimmst weiterhin L-Thyroxin (T4)
- Plus: Eine kleine Dosis T3 (z.B. Thybon)
Für wen sinnvoll?
- Symptome trotz "guter" Werte
- Extreme Müdigkeit, Brain Fog
- Wenn der Arzt bestätigt, dass die Umwandlung nicht gut funktioniert
Vorteile:
- Du bekommst direkt aktives T3
- Viele berichten von deutlich mehr Energie
Nachteile:
- T3 hat kurze Wirkdauer (muss oft 2x täglich genommen werden)
- Feintuning ist komplizierter
- Ärzte sind oft zurückhaltend: ich habe kaum einen Patienten, der solch ein Präparat nimmt. Obwohl das Blutbild darauf hinweist.
Wichtig: T3 nicht einfach selbst dazunehmen! Dosierung muss ärztlich überwacht werden. Zu viel T3 kann Herzrasen, Nervosität verursachen.
Option 2: NDT (Natürliches Schilddrüsenhormon)
Was ist NDT?
- Getrocknete Schilddrüse vom Schwein
- Enthält sowohl T4 als auch T3
- Plus kleine Mengen weiterer Hormone
- Beispiele: Armour Thyroid, Nature-Throid, Thyreogland
Für wen sinnvoll?
- Menschen, die unter synthetischen Hormonen nicht gut eingestellt sind
- Wunsch nach "natürlicher" Option
Vorteile:
- Enthält alle Schilddrüsenhormone (nicht nur T4)
- Viele Patienten berichten von besserem Wohlbefinden
Nachteile:
- In Deutschland schwer erhältlich (Import oft nötig)
- Viele Ärzte lehnen es ab.
- Es wird nicht von gesetzlichen Krankenkassen übernommen.
- Dosierung kann komplex sein, ähnlich den naturidentischen Sexualhormone muss man seine "Wohlfühldosierung" finden.
Meine Sicht: Beides hat seinen Platz. Für viele ist L-Thyroxin völlig ausreichend. Andere profitieren von T3-Kombi oder NDT. Es ist individuell. Man muss es ausprobieren!
Die Autoimmun-Komponente: Warum greift dein Körper die Schilddrüse an?
Die eigentliche Frage bei Hashimoto ist nicht "Wie ersetze ich Hormone?", sondern "Warum greift mein Immunsystem meine Schilddrüse an – und wie stoppe ich das?"
Trigger 1: Gluten – der kontroverse Faktor
Die Theorie: Gluten (ein Protein in Weizen, Roggen, Gerste) kann bei empfindlichen Menschen die Darmbarriere schädigen → Immunsystem wird aktiviert → Gluten-Proteine ähneln Schilddrüsengewebe → Autoimmunität.
Die Wissenschaft:
- Studien zeigen: Glutenfreie Ernährung senkt bei manchen Hashimoto-Patienten die Antikörper
- Besonders bei gleichzeitiger Zöliakie oder Gluten-Sensitivität
- Aber nicht bei allen!
Meine Erfahrung: Etwa 30-40% meiner Hashimoto-Patienten profitieren deutlich von glutenfreier Ernährung. Antikörper sinken, Symptome bessern sich. Bei anderen: kein Unterschied.
Empfehlung:
- Versuch es für 3-6 Monate konsequent (wirklich 100% glutenfrei!)
- Beobachte: Symptome, Antikörper, Wohlbefinden
- Wenn Besserung: weiter weglassen
- Wenn kein Unterschied: musst du nicht dauerhaft verzichten
Nicht dogmatisch werden! Glutenfrei ist kein Allheilmittel, aber für manche ein wichtiger Baustein.
Trigger 2: Darm – die Wurzel vieler Übel
Die Verbindung:
- 70-80% deines Immunsystems sitzt im Darm
- Leaky Gut (durchlässiger Darm) → unkontrollierte Immunaktivierung
- Dysbiose (gestörtes Mikrobiom) → Entzündung
Bei vielen Hashimoto-Patienten finde ich:
- Dünndarm-Fehlbesiedelung
- Leaky Gut
- Candida-Überwucherung
- Mangel an guten Bakterien
Was tun?
- Darmaufbau
- Leaky Gut heilen (L-Glutamin, Zink, Kollagen)
- Probiotika
- Anti-entzündliche Ernährung
- Trigger meiden (Zucker, Alkohol, Fertigprodukte)
Das braucht Zeit (3-12 Monate), aber es lohnt sich.
Trigger 3: Infekte – besonders EBV
Der Zusammenhang: Etwa 80% der Hashimoto-Patienten haben Hinweise auf eine EBV-Infektion. Zufall? Wahrscheinlich nicht.
Wie kann ein Virus Hashimoto triggern?
- Virusproteine ähneln Schilddrüsenproteinen
- Chronische Virusaktivierung → Dauerstress fürs Immunsystem
- Entzündung im Gewebe → Autoimmunität
- EBV-Status checken
- Bei Reaktivierung: Behandlung (siehe vorheriger Artikel)
- Immunsystem stärken
Trigger 4: Stress – der unterschätzte Faktor
Chronischer Stress:
- Erhöht Cortisol → unterdrückt Immunregulation
- Autoimmunität verschlimmert sich
- Diagnose kurz nach schwerer Stress-Phase
- Schübe bei Stress
- Antikörper steigen in Stress-Phasen
- Stress-Management (Meditation, Atemübungen, Therapie)
- Ausreichend Schlaf (7-9 Stunden!)
- Grenzen setzen
Trigger 5: Toxine und Schwermetalle
Umweltgifte, die mit Hashimoto assoziiert sind:
- Schwermetalle (Quecksilber aus Amalgam, Fisch)
- Pestizide
- Plastikweichmacher (BPA)
- Fluorid (kontrovers)
- Amalgam-Sanierung erwägen
- Bio-Lebensmittel
- Wasser filtern
- Plastik minimieren
Die kritischen Mikronährstoffe bei Hashimoto
Deine Schilddrüse kann ohne bestimmte Nährstoffe nicht funktionieren – und dein Immunsystem auch nicht.
Selen – der Star
Warum so wichtig?
- Essentiell für T4→T3-Umwandlung
- Schützt Schilddrüse vor oxidativem Stress
- Anti-entzündlich, immunmodulierend
Studien zeigen:
- Selen-Supplementierung (200 µg täglich) senkt Antikörper
Wie viel?
- 100-200 µg täglich
- Oder: 2-3 Paranüsse täglich (diese sind aber leider oft Schimmelpilzbelastet. Und Mykotoxine sind ein grosses Problem für das Immunsystem!)
Wichtig: Nicht über 400 µg täglich (kann toxisch sein).
Zink – für Immunsystem und Umwandlung
Warum wichtig?
- Cofaktor für T4→T3-Umwandlung
- Immunmodulation
- 15-30 mg täglich
- Abends einnehmen
Eisen – oft übersehen
Warum wichtig?
- Schilddrüsenhormon-Produktion braucht Eisen
- T4→T3-Umwandlung braucht Eisen
Das Problem:
- Viele Frauen haben Eisenmangel
- Bei Hashimoto oft zusätzlich Malabsorption
Wie viel?
- 30-60 mg täglich
- Mit Vitamin C kombinieren
- Wichtig: NICHT gleichzeitig mit Schilddrüsenhormon (4h Abstand!)
Vitamin D – der Immunmodulator
Warum wichtig?
- Fundamental für Immunregulation
- Mangel ist bei Autoimmunerkrankungen häufig
- Ziel: 50-70 ng/ml im Blut
- 2000-5000 IE täglich
- Mit K2 kombinieren
Weitere wichtige Nährstoffe:
- Magnesium: 300-400 mg täglich
- Vitamin B12: 500-1000 µg täglich
- Omega-3: 2-3g täglich
Die Jod-Kontroverse: Freund oder Feind?
Das ist DAS kontroverse Thema bei Hashimoto.
Die beiden Lager:
Schulmedizin: "Jod ist bei Hashimoto gefährlich. Kann Entzündung verschlimmern. Besser meiden!"
Naturheilkunde: "Jodmangel ist ein Mitauslöser. Intelligente Jod-Supplementierung kann helfen."
Was stimmt?
Beide haben Recht – für unterschiedliche Situationen.
Fakt 1: Jod ist essentiell
- Ohne Jod: keine Hormonproduktion
Fakt 2: Zu viel Jod kann Entzündung triggern
- Hohe Dosen (>500 µg) können bei anfälligen Menschen Autoimmunität verstärken
Meine Empfehlung:
1. Jod-Status testen
- Bei Mangel: vorsichtig supplementieren
- Bei ausreichender Versorgung: keine Extra-Supplementierung
2. Wenn Jod supplementiert wird:
- Immer zusammen mit Selen
- Niedrig beginnen (50-150 µg täglich)
- Antikörper überwachen
3. Jodreiche Lebensmittel:
- Fisch, Meeresfrüchte (moderat okay)
- Algen (Vorsicht! → lieber meiden)
- Jodhaltiges Salz in normalen Mengen ist okay
4. Was meiden:
- Hochdosierte Jod-Präparate
- Kelp, Spirulina in großen Mengen
Extremes Meiden ist genauso falsch wie hochdosierte Supplementierung.
Nebennieren und Hashimoto: Die übersehene Verbindung
Hier wird's wichtig – und wird von vielen Ärzten komplett übersehen.
Das Problem:
Deine Schilddrüse und deine Nebennieren arbeiten eng zusammen. Wenn die Nebennieren schwächeln, kann T3-Gabe problematisch sein.
Warum?
- T3 erhöht den Stoffwechsel
- Nebennieren müssen mehr Cortisol produzieren
- Wenn Nebennieren erschöpft sind → T3 kann dich schlechter fühlen lassen
Symptome schwacher Nebennieren:
- Morgens extrem müde
- Mittags Energietief
- Abends plötzlich wach
- Salzhunger
- Schwindel beim Aufstehen
Was tun?
1. Nebennieren-Status checken BEVOR du T3 startest
2. Wenn Cortisol niedrig ist:
- Erst Nebennieren unterstützen:
- Adaptogene (Ashwagandha, Rhodiola)
- Ausreichend Schlaf
- Stress reduzieren
- Dann erst T3 einführen (langsam!)
Viele Hashimoto-Patienten, die "T3 nicht vertragen", haben eigentlich ein Nebennieren-Problem.
Ernährung bei Hashimoto: Streng vs. moderat
Das Autoimmun-Protokoll (AIP)
Was ist AIP? Eine strenge Eliminationsdiät:
Eliminiert werden:
- Gluten, alle Getreide
- Hülsenfrüchte
- Nachtschattengewächse (Tomaten, Paprika, Kartoffeln)
- Eier, Nüsse, Samen
- Milchprodukte
- Kaffee, Alkohol
- Zucker
Was bleibt?
- Fleisch, Fisch
- Innereien
- Gemüse (außer Nachtschatten)
- Fermentierte Lebensmittel
- Knochenbrühe
- Gesunde Fette
Für wen sinnvoll?
- Schwere Symptome trotz Medikation
- Hohe Antikörper
- Bereitschaft für strikte Durchführung
Vorteile:
- Viele berichten von Besserung
- Antikörper sinken oft
Nachteile:
- Sehr restriktiv
- Sozial schwierig
- Teuer
Der moderate Ansatz
Für viele ausreichend:
- Gluten weglassen (testen)
- Anti-entzündliche Basis:
- Viel Gemüse
- Hochwertige Proteine
- Omega-3-reich
- Zuckerfrei
- Darmgesundheit fördern
- Individuelle Trigger finden
Meine Empfehlung:
- Starte moderat
- Wenn das reicht: großartig!
- Wenn nicht: AIP für 6-8 Wochen
- Dann individualisieren
Nicht dauerhaft super-restriktiv bleiben!
Schwangerschaft mit Hashimoto
Du hast Hashimoto und möchtest schwanger werden?
Warum ist das wichtig?
Für die Mutter:
- Höheres Risiko für Fehlgeburten
- Erschöpfung
- In den ersten 12 Wochen ist das Baby auf mütterliche Hormone angewiesen
- Zu wenig Hormone → Entwicklungsstörungen
Was ist anders?
Der Bedarf an Hormonen steigt um 30-50%!
Das bedeutet: Deine L-Thyroxin-Dosis muss erhöht werden!
Was tun?
VOR der Schwangerschaft:
- Werte optimieren
- Antikörper checken
- Mikronährstoffe auffüllen (Selen, Vitamin D, Eisen, Folsäure)
Während der Schwangerschaft:
- L-Thyroxin-Dosis sofort erhöhen
- Engmaschige Kontrollen
- Mikronährstoffe weiter
Nach der Geburt:
- Dosis wieder anpassen
- Stillen ist möglich unter L-Thyroxin
Realistische Erwartungen
Kann Hashimoto "geheilt" werden?
Ehrlich: Nein. Die Autoimmunität bleibt meist nachweisbar.
Meine Mutter hatte fast 30 Jahre Hashimoto. Nun muss sie nichts mehr nehmen. Nach ihrem Schlaganfall 2016 haben wir eine Therapie mit Reintoxine von Horvi gemacht, danach hat sich auch die Schilddrüse erholt.
Aber:
Was MÖGLICH ist:
- Antikörper deutlich senken
- Symptomfreiheit erreichen
- Lebensqualität massiv verbessern
Etwa 30-40% erreichen:
- Normalisierung der Antikörper
- Deutliche Symptombesserung
Weitere 40-50% erreichen:
- Sinkende Antikörper
- Bessere Lebensqualität
Fazit: Hashimoto ist mehr als eine Tablette
Die wichtigsten Hebel:
✓ Hormone optimieren
✓ Mikronährstoffe
✓ Darmgesundheit
✓ Trigger eliminieren
✓ Stress-Management
✓ Ernährung
Du hast Hashimoto und fühlst dich trotz L-Thyroxin nicht gut? In meiner Praxis schauen wir uns das Gesamtbild an: Hormone, Mikronährstoffe, Darm, Trigger, Stress.
Keto und Autoimmunerkrankungen: Hilfe oder Hype?
12/03/26 20:38
Keto und Autoimmunerkrankungen: Hilfe oder Hype?
Dein Körper greift sich selbst an. Müdigkeit, Schmerzen, Entzündungen – und die Schulmedizin bietet dir oft nur Symptombekämpfung. Dann liest du irgendwo, dass eine ketogene Ernährung Autoimmunerkrankungen "heilen" kann. Zu schön, um wahr zu sein? Oder steckt mehr dahinter?
Die Wahrheit liegt – wie so oft – irgendwo dazwischen. Lass uns gemeinsam anschauen, was die Wissenschaft wirklich sagt, für wen Keto bei Autoimmunerkrankungen sinnvoll sein kann und wann du vorsichtig sein solltest. Read More…
Dein Körper greift sich selbst an. Müdigkeit, Schmerzen, Entzündungen – und die Schulmedizin bietet dir oft nur Symptombekämpfung. Dann liest du irgendwo, dass eine ketogene Ernährung Autoimmunerkrankungen "heilen" kann. Zu schön, um wahr zu sein? Oder steckt mehr dahinter?
Die Wahrheit liegt – wie so oft – irgendwo dazwischen. Lass uns gemeinsam anschauen, was die Wissenschaft wirklich sagt, für wen Keto bei Autoimmunerkrankungen sinnvoll sein kann und wann du vorsichtig sein solltest. Read More…
Testosteron natürlich optimieren. Für Männer & Frauen
06/03/26 08:50
Testosteron natürlich optimieren (für Männer UND Frauen)
"Testosteron? Das ist doch nur was für Männer!" – Falsch. Oder: "Ich bin eine Frau, ich will doch nicht männlich werden!" – Auch falsch. Und: "Mit 40+ sinkt Testosteron halt, da kann man nichts machen" – Ebenfalls falsch.
Testosteron ist eines der am meisten missverstandenen Hormone überhaupt. Es ist nicht das "Macho-Hormon", sondern ein fundamentales Stoffwechsel- und Vitalitätshormon – für beide Geschlechter. Und ja, du kannst sehr viel tun, um deine Testosteronwerte auf natürliche Weise zu optimieren, bevor du überhaupt an Hormone oder Supplements denkst.
Lass uns mit den Fakten anfangen. Read More…
"Testosteron? Das ist doch nur was für Männer!" – Falsch. Oder: "Ich bin eine Frau, ich will doch nicht männlich werden!" – Auch falsch. Und: "Mit 40+ sinkt Testosteron halt, da kann man nichts machen" – Ebenfalls falsch.
Testosteron ist eines der am meisten missverstandenen Hormone überhaupt. Es ist nicht das "Macho-Hormon", sondern ein fundamentales Stoffwechsel- und Vitalitätshormon – für beide Geschlechter. Und ja, du kannst sehr viel tun, um deine Testosteronwerte auf natürliche Weise zu optimieren, bevor du überhaupt an Hormone oder Supplements denkst.
Lass uns mit den Fakten anfangen. Read More…
Keto & Metabolische Flexibilität: Warum dein Körper beides können sollte
05/03/26 20:25
Metabolische Flexibilität: Warum dein Körper beides können sollte
Fühlst du dich oft müde, obwohl du "alles richtig" machst? Brauchst du ständig Snacks, um konzentriert zu bleiben? Oder steckst du in einer Keto-Diät fest und fragst dich, ob das wirklich die Lösung für immer ist? Die Antwort könnte in deiner metabolischen Flexibilität liegen – oder besser gesagt, im Mangel daran.
Was ist metabolische Flexibilität überhaupt?
Stell dir deinen Stoffwechsel wie einen modernen Hybrid-Motor vor: Er kann sowohl mit Benzin als auch elektrisch fahren – je nachdem, was gerade sinnvoller ist. Genau so sollte auch dein Körper funktionieren.
Metabolische Flexibilität bedeutet, dass dein Körper mühelos zwischen zwei Energiequellen wechseln kann:
Fühlst du dich oft müde, obwohl du "alles richtig" machst? Brauchst du ständig Snacks, um konzentriert zu bleiben? Oder steckst du in einer Keto-Diät fest und fragst dich, ob das wirklich die Lösung für immer ist? Die Antwort könnte in deiner metabolischen Flexibilität liegen – oder besser gesagt, im Mangel daran.
Was ist metabolische Flexibilität überhaupt?
Stell dir deinen Stoffwechsel wie einen modernen Hybrid-Motor vor: Er kann sowohl mit Benzin als auch elektrisch fahren – je nachdem, was gerade sinnvoller ist. Genau so sollte auch dein Körper funktionieren.
Metabolische Flexibilität bedeutet, dass dein Körper mühelos zwischen zwei Energiequellen wechseln kann:
- Glukose (aus Kohlenhydraten) – schnelle Energie für intensive Aktivitäten
- Fettsäuren (aus Nahrungsfett und Körperfett) – nachhaltige Energie für Ruhe und moderate Belastung
Zyklusbasierte Ernährung
01/03/26 18:35
Zyklusbasierte Ernährung
Was dein Körper in jeder Phase wirklich braucht
Ernährung · Hormone · Training · Wohlbefinden
Dein Körper ist kein statisches System – er verändert sich jeden Monat in einem faszinierenden Rhythmus. Während du vielleicht gelernt hast, deinen Zyklus nur als Periode einmal im Monat zu betrachten, arbeitet dein Hormonsystem die ganze Zeit auf Hochtouren. Östrogen, Progesteron, LH und FSH schwanken in charakteristischen Mustern – und mit ihnen verändern sich dein Energieniveau, dein Hunger, deine Stärke und dein Erholungsbedarf.
Zyklusbasierte Ernährung bedeutet: Du arbeitest mit deinem Körper, nicht gegen ihn. Dieser Beitrag zeigt dir, was in jeder Phase wirklich passiert – hormonal, metabolisch und physisch – und wie du durch gezielte Ernährungs- und Trainingsanpassungen dein Wohlbefinden nachhaltig steigerst. Read More…
Was dein Körper in jeder Phase wirklich braucht
Ernährung · Hormone · Training · Wohlbefinden
Dein Körper ist kein statisches System – er verändert sich jeden Monat in einem faszinierenden Rhythmus. Während du vielleicht gelernt hast, deinen Zyklus nur als Periode einmal im Monat zu betrachten, arbeitet dein Hormonsystem die ganze Zeit auf Hochtouren. Östrogen, Progesteron, LH und FSH schwanken in charakteristischen Mustern – und mit ihnen verändern sich dein Energieniveau, dein Hunger, deine Stärke und dein Erholungsbedarf.
Zyklusbasierte Ernährung bedeutet: Du arbeitest mit deinem Körper, nicht gegen ihn. Dieser Beitrag zeigt dir, was in jeder Phase wirklich passiert – hormonal, metabolisch und physisch – und wie du durch gezielte Ernährungs- und Trainingsanpassungen dein Wohlbefinden nachhaltig steigerst. Read More…
Tantra für Singles
20/02/26 20:04
Tantra für Singles: Selbstliebe, Selbstberührung und die Kunst, dich selbst zu kennen und zu erfahren
(Dies ist der sechste Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumatherapie, Tantra für Singles)
Wie du auch ohne Partner deine Sexualität, deine Lebendigkeit und deine Ganzheit entdeckst
Read More…
(Dies ist der sechste Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumatherapie, Tantra für Singles)
Wie du auch ohne Partner deine Sexualität, deine Lebendigkeit und deine Ganzheit entdeckst
Read More…
Tantra bei Traumen
10/02/26 19:48
Tantra bei Trauma: Sanfte Wege zurück in deinen Körper
(Dies ist der fünfte Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumatherapie, Tantra für Singles)
Exkurs:
Was ist Tantra eigentlich?
Vielleicht denkst du bei Tantra sofort an Sexualität – das ist nur ein kleiner Teil eines viel größeren Bildes. Tantra ist eine jahrtausendealte spirituelle Praxis, die aus Indien stammt und wörtlich übersetzt "Ausdehnung" oder "etwas was die Ausdehnung fördert" bedeutet. ("Tan": ausdehnen. "Tra": Instrument)
Im Kern geht es darum: Read More…
(Dies ist der fünfte Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumatherapie, Tantra für Singles)
Exkurs:
Was ist Tantra eigentlich?
Vielleicht denkst du bei Tantra sofort an Sexualität – das ist nur ein kleiner Teil eines viel größeren Bildes. Tantra ist eine jahrtausendealte spirituelle Praxis, die aus Indien stammt und wörtlich übersetzt "Ausdehnung" oder "etwas was die Ausdehnung fördert" bedeutet. ("Tan": ausdehnen. "Tra": Instrument)
Im Kern geht es darum: Read More…
Tantra für Paare
20/01/26 19:13
Tantra für Paare: Intimität neu entdecken mit Lingam- und Yoni-Massage
(Dies ist der vierte Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumatherapie, Tantra für Singles)
Wie ihr nach Jahren wieder zueinander findet – durch Berührung, Atem und echte Präsenz
Read More…
(Dies ist der vierte Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumatherapie, Tantra für Singles)
Wie ihr nach Jahren wieder zueinander findet – durch Berührung, Atem und echte Präsenz
Read More…
Tantra für Frauen II: Wechseljahre
14/01/26 18:50
Tantra in den Wechseljahren: Deine Kraft neu entdecken
(Dies ist der zweite Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumen, Tantra für Singles)
Wie du mit tantrischen Übungen durch die Wandlung gehst – mit mehr Lebendigkeit, Selbstannahme und weiblicher Weisheit
Read More…
(Dies ist der zweite Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumen, Tantra für Singles)
Wie du mit tantrischen Übungen durch die Wandlung gehst – mit mehr Lebendigkeit, Selbstannahme und weiblicher Weisheit
Read More…
Warum Frauen anders Fasten müssen
10/01/26 18:58
Fasten bei Frauen: Warum deine Hormone entscheiden, ob Fasten funktioniert oder nach hinten losgeht

Das neue Jahr ist da – und mit ihm der Vorsatz abzunehmen. Intervallfasten, Scheinfasten, Heilfasten: Die Auswahl an Fastenmethoden scheint endlos, und überall hört man von spektakulären Erfolgen. Doch wenn du als Frau schon einmal gefastet hast, kennst du vielleicht dieses Phänomen: Die ersten Tage laufen großartig, du fühlst dich energiegeladen und klar – und dann, meist zwischen Tag 4 und 6, kommt der Absturz. Plötzlich bist du müde, gereizt, frierend, und dein Körper fühlt sich an, als würde er gegen dich arbeiten. Read More…

Das neue Jahr ist da – und mit ihm der Vorsatz abzunehmen. Intervallfasten, Scheinfasten, Heilfasten: Die Auswahl an Fastenmethoden scheint endlos, und überall hört man von spektakulären Erfolgen. Doch wenn du als Frau schon einmal gefastet hast, kennst du vielleicht dieses Phänomen: Die ersten Tage laufen großartig, du fühlst dich energiegeladen und klar – und dann, meist zwischen Tag 4 und 6, kommt der Absturz. Plötzlich bist du müde, gereizt, frierend, und dein Körper fühlt sich an, als würde er gegen dich arbeiten. Read More…
Tantra für Frauen I : Entdecke dein Kraftzentrum
07/01/26 18:43
Tantrische Übungen für den Unterleib: Mehr Energie, Verbindung und Selbstliebe
(Dies ist der erste Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumen, Tantra für Singles)
Sanfte Wege zu mehr Körpergefühl und weiblicher Kraft
Spürst du manchmal eine Leere oder Taubheit in deinem Unterleib? Fühlst du dich von deinem Beckenboden abgetrennt, vielleicht nach einer Geburt, bei Menstruationsbeschwerden oder einfach durch den Stress des Alltags? Viele Frauen erleben ihren Unterleib als einen Bereich, der "schläft" – ein Ort, den sie kaum bewusst wahrnehmen können.
In meiner Naturheilpraxis in Lörrach begleite ich Frauen seit vielen Jahren dabei, wieder in Kontakt mit dieser kraftvollen Region ihres Körpers zu kommen. Tantrische Übungen sind dabei ein wunderbar sanfter Weg, um mehr Lebensenergie, Sensibilität und Selbstliebe in dein Leben zu bringen. Read More…
(Dies ist der erste Teil eine Tantra Serie: Tantra für Frauen I & II, Tantra für Männer, Tantra für Paare, Tantra & Traumen, Tantra für Singles)
Sanfte Wege zu mehr Körpergefühl und weiblicher Kraft
Spürst du manchmal eine Leere oder Taubheit in deinem Unterleib? Fühlst du dich von deinem Beckenboden abgetrennt, vielleicht nach einer Geburt, bei Menstruationsbeschwerden oder einfach durch den Stress des Alltags? Viele Frauen erleben ihren Unterleib als einen Bereich, der "schläft" – ein Ort, den sie kaum bewusst wahrnehmen können.
In meiner Naturheilpraxis in Lörrach begleite ich Frauen seit vielen Jahren dabei, wieder in Kontakt mit dieser kraftvollen Region ihres Körpers zu kommen. Tantrische Übungen sind dabei ein wunderbar sanfter Weg, um mehr Lebensenergie, Sensibilität und Selbstliebe in dein Leben zu bringen. Read More…
Wenn Abnehmen zur Überlebensfrage wird
02/01/26 19:46
Der Körper ist nicht das Problem – wenn Abnehmen zur Überlebensfrage wird
Stell dir vor, du hast alles versucht. Intervallfasten, Keto, Low Carb, Sport fünfmal die Woche. Du isst „sauber", trackst deine Makros, schläfst acht Stunden. Und trotzdem: Die Waage bewegt sich nicht. Oder schlimmer noch – du nimmst sogar zu.
Dann kommt dieser Gedanke: „Ich bin das Problem. Ich bin zu undiszipliniert. Zu schwach. Mein Körper funktioniert einfach nicht richtig."
Aber was, wenn ich dir sage: Dein Körper macht genau das Richtige? Was, wenn er nicht kaputt ist, sondern intelligent? Was, wenn das Festhalten am Gewicht keine Fehlfunktion ist, sondern ein Überlebensmechanismus? Read More…
Stell dir vor, du hast alles versucht. Intervallfasten, Keto, Low Carb, Sport fünfmal die Woche. Du isst „sauber", trackst deine Makros, schläfst acht Stunden. Und trotzdem: Die Waage bewegt sich nicht. Oder schlimmer noch – du nimmst sogar zu.
Dann kommt dieser Gedanke: „Ich bin das Problem. Ich bin zu undiszipliniert. Zu schwach. Mein Körper funktioniert einfach nicht richtig."
Aber was, wenn ich dir sage: Dein Körper macht genau das Richtige? Was, wenn er nicht kaputt ist, sondern intelligent? Was, wenn das Festhalten am Gewicht keine Fehlfunktion ist, sondern ein Überlebensmechanismus? Read More…
Die vier Jahrezeiten deines Zyklus.
19/12/25 20:27
Die vier Jahreszeiten deines Zyklus - Verstehe deine hormonellen Phasen

Stell dir vor, dein Körper durchläuft jeden Monat eine Reise durch vier verschiedene Jahreszeiten. Jede Phase bringt ihre eigene Energie, ihre eigenen Herausforderungen und auch ihre ganz besonderen Geschenke mit sich. Viele von uns haben gelernt, gegen diese natürlichen Rhythmen anzukämpfen, anstatt mit ihnen zu fließen. Dabei liegt genau in diesem Verständnis ein enormes Potential für mehr Wohlbefinden, Selbstakzeptanz und Gesundheit. Read More…

Stell dir vor, dein Körper durchläuft jeden Monat eine Reise durch vier verschiedene Jahreszeiten. Jede Phase bringt ihre eigene Energie, ihre eigenen Herausforderungen und auch ihre ganz besonderen Geschenke mit sich. Viele von uns haben gelernt, gegen diese natürlichen Rhythmen anzukämpfen, anstatt mit ihnen zu fließen. Dabei liegt genau in diesem Verständnis ein enormes Potential für mehr Wohlbefinden, Selbstakzeptanz und Gesundheit. Read More…
Dein Zyklus im Rhythmus der Natur
14/12/25 17:42
Vollmond- und Neumondbluterinnen: Dein Zyklus im Rhythmus der Natur

Hast du dich schon einmal gefragt, warum deine Periode genau bei Vollmond einsetzt? Oder kennst du das Gefühl, dass du und deine beste Freundin, Mitbewohnerin oder Arbeitskollegin plötzlich zur gleichen Zeit menstruieren? Der weibliche Zyklus ist weit mehr als nur eine biologische Funktion – er ist tief verwoben mit den Rhythmen der Natur, uralten Mythen und dem kollektiven Erleben von Frauen.
In diesem Beitrag nehme ich dich mit auf eine Reise durch die faszinierende Welt des weiblichen Zyklus: von den archetypischen Mustern der Vollmond- und Neumondbluterinnen über das mysteriöse Phänomen des gemeinsamen Blutens bis hin zu praktischen Wegen, wie du deinen Zyklus als Quelle von Kraft und Gesundheit nutzen kannst. Read More…

Hast du dich schon einmal gefragt, warum deine Periode genau bei Vollmond einsetzt? Oder kennst du das Gefühl, dass du und deine beste Freundin, Mitbewohnerin oder Arbeitskollegin plötzlich zur gleichen Zeit menstruieren? Der weibliche Zyklus ist weit mehr als nur eine biologische Funktion – er ist tief verwoben mit den Rhythmen der Natur, uralten Mythen und dem kollektiven Erleben von Frauen.
In diesem Beitrag nehme ich dich mit auf eine Reise durch die faszinierende Welt des weiblichen Zyklus: von den archetypischen Mustern der Vollmond- und Neumondbluterinnen über das mysteriöse Phänomen des gemeinsamen Blutens bis hin zu praktischen Wegen, wie du deinen Zyklus als Quelle von Kraft und Gesundheit nutzen kannst. Read More…
Endometriose - Schmerzen im ganzen Körper
14/11/25 10:12

Endometriose: Wenn unsichtbare Schmerzen dein Leben bestimmen
Du hast seit Jahren starke Regelschmerzen? Du bist während deiner Periode manchmal nicht in der Lage zu arbeiten oder dein normales Leben zu führen? Und vielleicht hat dir jemand gesagt, das sei "normal" – dass Frauen eben leiden müssen? Ich selbst habe dies immer wieder von Gynäkologen gehört. Eine Lösung hatten sie nie. In meiner Praxis in Lörrach habe ich sehr viele Frauen, die über teils schwere Symptome klagen.
Dieser Artikel ist für euch, liebe Frauen. Denn was du erlebst, könnte Endometriose sein – eine Erkrankung, die viel zu oft übersehen wird.
Read More…
FDA Meldung: Naturidentische Hormontherapie als unbedenklich eingestuft
12/11/25 18:41
FDA streicht Warnhinweise zu Hormontherapie – neues Kapitel für Frauengesundheit
Am 10. November 2025 hat die US-amerikanische Arzneimittelbehörde FDA angekündigt, die bisherigen „Black-Box“-Warnhinweise bei Präparaten zur Menopausen-Hormontherapie (z. B. Estradiol) zu entfernen. Diese Warnhinweise warnten bislang vor einem erhöhten Risiko für Brustkrebs, Herz-Kreislauf-Erkrankungen und Demenz.
Die FDA begründet den Schritt mit aktuellen wissenschaftlichen Erkenntnissen, die zeigen, dass bei frühzeitigem Beginn der Hormontherapie – also innerhalb von zehn Jahren nach der Menopause bzw. vor dem 60. Lebensjahr – kein erhöhtes Krebs- oder Herzrisiko nachweisbar ist.
Die bisherigen Warnungen basierten auf älteren Daten, die heute als nicht mehr repräsentativ gelten.
Das bedeutet: Eine individuell abgestimmte Hormontherapie kann für viele Frauen sicher und gesundheitsfördernd sein, wenn sie richtig eingesetzt wird.
Bestehen bleibt lediglich die Vorsicht bei einer reinen Östrogentherapie (!) ohne Progesteron-Ausgleich bei intakter Gebärmutter. (Dies wird leider nach wie vor gemacht! Mit oft schlimmen Nebenwirkungen)
👉 In meiner Praxis berate ich dich gerne zu einer personalisierten, bioidentischen Hormontherapie, abgestimmt auf dein Alter, deine Symptome und deinen individuellen Risiken.
Ein Hormontest in Blut oder Speichel bietet hierzu eine Grundlage.
Am 10. November 2025 hat die US-amerikanische Arzneimittelbehörde FDA angekündigt, die bisherigen „Black-Box“-Warnhinweise bei Präparaten zur Menopausen-Hormontherapie (z. B. Estradiol) zu entfernen. Diese Warnhinweise warnten bislang vor einem erhöhten Risiko für Brustkrebs, Herz-Kreislauf-Erkrankungen und Demenz.
Die FDA begründet den Schritt mit aktuellen wissenschaftlichen Erkenntnissen, die zeigen, dass bei frühzeitigem Beginn der Hormontherapie – also innerhalb von zehn Jahren nach der Menopause bzw. vor dem 60. Lebensjahr – kein erhöhtes Krebs- oder Herzrisiko nachweisbar ist.
Die bisherigen Warnungen basierten auf älteren Daten, die heute als nicht mehr repräsentativ gelten.
Das bedeutet: Eine individuell abgestimmte Hormontherapie kann für viele Frauen sicher und gesundheitsfördernd sein, wenn sie richtig eingesetzt wird.
Bestehen bleibt lediglich die Vorsicht bei einer reinen Östrogentherapie (!) ohne Progesteron-Ausgleich bei intakter Gebärmutter. (Dies wird leider nach wie vor gemacht! Mit oft schlimmen Nebenwirkungen)
👉 In meiner Praxis berate ich dich gerne zu einer personalisierten, bioidentischen Hormontherapie, abgestimmt auf dein Alter, deine Symptome und deinen individuellen Risiken.
Ein Hormontest in Blut oder Speichel bietet hierzu eine Grundlage.
Wechseljahre, Bauchfett und Adrenal fatique (Nebennierenschwäche)
08/11/25 07:46
Warum die Nebennieren in den Wechseljahren über Bauchfett, Energie und Stimmung entscheiden
Viele Frauen in den Wechseljahren bekommen plötzlich ein Thema, das vorher nie da war:
Bauchfett – obwohl sie nicht mehr essen.
Erschöpfung – obwohl sie „eigentlich alles richtig machen“.
Schwankende Stimmung und Schlafprobleme – obwohl „körperlich doch alles okay“ sein sollte.
Wenn dir das vertraut vorkommt, liegt die Ursache sehr wahrscheinlich nicht in deiner Disziplin, nicht in deinem Essen und nicht in einem „schlechten Stoffwechsel“.
Der Schlüssel sitzt viel unscheinbarer im Körper:
In deinen Nebennieren. Read More…
Natürlich durch die Wechseljahre – was Hormone, Darm und Stress gemeinsam haben
30/10/25 19:42

Natürlich durch die Wechseljahre – was Hormone, Darm und Stress gemeinsam haben
Die Wechseljahre – für viele Frauen eine Zeit voller Fragezeichen. Hitzewallungen, Schlafstörungen, Stimmungsschwankungen oder Gewichtszunahme können den Alltag plötzlich auf den Kopf stellen. Doch hast du dich schon einmal gefragt, warum manche Frauen diese Phase kaum bemerken, während andere stark darunter leiden?
In meiner Praxis im Herzen von Lörrach erlebe ich täglich, dass die Wechseljahre weit mehr sind als nur ein Hormonthema. Es ist das faszinierende Zusammenspiel zwischen deinem Hormonsystem, deinem Darm und deinem Stresslevel, das darüber entscheidet, wie du diese Lebensphase erlebst. Lass uns gemeinsam einen Blick darauf werfen, was in deinem Körper passiert – und vor allem, was du selbst tun kannst. Read More…
Östrogendominanz. Östrogenrezeptoren.
17/10/25 09:30
Östrogen verstehen: Rezeptoren, Balance und natürliche Lösungen

Östrogene sind weit mehr als nur "weibliche Hormone". Sie spielen eine zentrale Rolle in unserem Stoffwechsel, beeinflussen Knochen, Herz, Gehirn und vieles mehr. Doch wie so oft im Leben kommt es auf die Balance an – und genau hier liegt oft das Problem.
In diesem ausführlichen (!) Beitrag erfährst du, wie Östrogene in deinem Körper wirken, was eine Östrogendominanz bedeutet und wie du durch Lebensstil, Ernährung und gezielte Maßnahmen deine hormonelle Gesundheit unterstützen können. Read More…
Hilfe! Ich werde immer dicker!
29/08/25 14:57
Fetteinlagerungen und Östrogen: Was in den Wechseljahren und der Perimenopause im Körper passiert
Leider habe ich dies am eigenen Leib erfahren müssen. Ein fast aussichtsloser Kampf gegen die Pfunde. Hier eine Zuammenfassung zum Thema:
Östrogen ist weit mehr als ein „weibliches Hormon“. Es beeinflusst nicht nur Fruchtbarkeit und Zyklus, sondern auch Fettverteilung, Muskelmasse und den Stoffwechsel. Besonders in den Wechseljahren und der Perimeonpasue zeigt sich, wie stark die Hormonlage darüber entscheidet, wo wir Fett einlagern und wie der Körper mit Energie umgeht. Read More…
Bioidentische Hormontherapie
29/08/25 14:17

Ein ausgeglichenes Hormonsystem – Grundlage für Gesundheit und Lebensfreude
In meiner Praxis hier in Lörrach erlebe ich es tagtäglich: Viele Frauen leiden unter ihren Hormonen. Oder besser gesagt- unter einer Dysbalance in ihrem Hormonsystem.
Hormone steuern unzählige Abläufe in unserem Körper. Sie beeinflussen nicht nur Kreislauf, Stoffwechsel und Knochen, sondern auch Schlaf, Energie, Haut, Haare, Gewicht, Fruchtbarkeit, Stimmung und Konzentration.
Erst wenn dieses System wie ein fein abgestimmtes Netzwerk zusammenarbeitet, entsteht Stabilität und Wohlbefinden. Doch Hormone reagieren empfindlich auf Stress, Alter, Ernährung, Umweltfaktoren, Medikamente oder genetische Einflüsse – gerät das Gleichgewicht ins Wanken, wirkt sich das auf Körper und Psyche gleichermaßen aus. Read More…
Proctalgia fugax. Analkrämpfe.
25/05/25 07:18
Proctalgia fugax: Wenn der After plötzlich verkrampft – ein unterschätztes Frauenleiden
Plötzlicher, stechender Schmerz im After – ganz ohne Vorwarnung, oft nachts oder in Ruhephasen? Viele Frauen kennen dieses Phänomen, sprechen aber selten darüber: Proctalgia fugax, auch bekannt als Analkrampf. Die Schmerzen sind heftig, aber flüchtig – und dennoch kann die Angst vor dem nächsten Krampf sehr belasten.
In diesem Beitrag schauen wir auf mögliche Ursachen, den Zusammenhang mit dem weiblichen Zyklus und wie du mit sanften naturheilkundlichen Methoden Linderung finden kannst. Read More…
Fibromyalgie
23/03/25 12:42
Fibromyalgie-Syndrom: Mehr als nur Schmerzen
Das Fibromyalgie-Syndrom (FMS) ist eine komplexe und vielschichtige Erkrankung, die Millionen Menschen betrifft, vor allem Frauen. Häufig verkannt und schwer diagnostizierbar, steht das Syndrom für chronische Schmerzen, Erschöpfung und eine Vielzahl weiterer Symptome. Doch was steckt hinter der Krankheit, wie wird sie diagnostiziert und welche schulmedizinischen sowie ganzheitlichen Therapieansätze gibt es? Read More…
Das Fibromyalgie-Syndrom (FMS) ist eine komplexe und vielschichtige Erkrankung, die Millionen Menschen betrifft, vor allem Frauen. Häufig verkannt und schwer diagnostizierbar, steht das Syndrom für chronische Schmerzen, Erschöpfung und eine Vielzahl weiterer Symptome. Doch was steckt hinter der Krankheit, wie wird sie diagnostiziert und welche schulmedizinischen sowie ganzheitlichen Therapieansätze gibt es? Read More…
FSH und LH
12/03/25 19:32
FSH und LH: Wichtige Hormone im Leben von Frau und Mann
FSH (follikelstimulierendes Hormon) und LH (luteinisierendes Hormon) sind zentrale Hormone im weiblichen und männlichen Fortpflanzungssystem. Sie werden in der Hirnanhangsdrüse (Hypophyse) gebildet und steuern den weiblichen Zyklus sowie die Spermienproduktion beim Mann. Read More…
FSH (follikelstimulierendes Hormon) und LH (luteinisierendes Hormon) sind zentrale Hormone im weiblichen und männlichen Fortpflanzungssystem. Sie werden in der Hirnanhangsdrüse (Hypophyse) gebildet und steuern den weiblichen Zyklus sowie die Spermienproduktion beim Mann. Read More…
Hormontherapie falsch verordnet?
08/02/25 15:43








Denke bei der Hormontherapie auch an Folgendes:
-Baustoffe (Mineralien, Vitamine, Aminosäuren..)
-Entgiftung, Leberstabilisierung Entgiftung von überschüssigen Hormonen (v.a. Östrogene)
-Darm, siehe auch meinen älteren Beitrag zum Estrobolom.
-Stressregulation (Hormonachse!) Cholesterin- Pregnenolon- DHEA- Progesteron- Cortisol
Symptome (Peri)Menopause
06/01/25 19:57





Gerade die neurologischen und neuro-muskulären Symptome werden oft nicht als Folgen der Menopause erkannt.
Neueste Forschungsergebnisse zeigen aber deutlich, dass dies jedoch leider vorkommt. "Schuld" ist die "Umgestaltung" des Gehirns ab der Perimenopause:
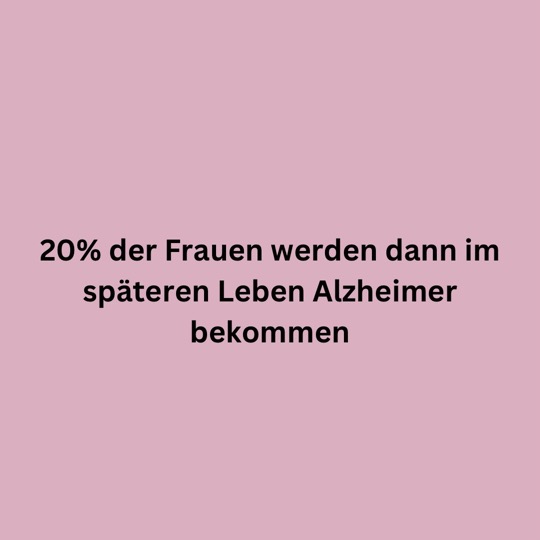
siehe Link zu einem meiner älteren Beiträge oder auch dies über Frauen und Alzheimer
Viele Frauen klagen schon ab Ende 40 über starke Vergesslichkeit. Brain fog, Konzentrationsstörungen u.ä. Dies aufgrund des beginnenden Östrogenabfalls in der Phase der Menopause.
Hinzu kommen Muskelschwäche und Muskelschmerzen. Oder Fibromyalgieartige Schmerzen. Schmerzen an Sehnen, Faszien.
Umso wichtiger ist es, spätestens dann Massnahmen zu ergreifen, um dem entgegenzuwirken. Zum einen kann man natürlich naturidentische Hormone geben, aber auch die Ernährung beachten, bzw geeignete Muskel-Trainings in den Tagesablauf einzubauen.
Die 4 Gehirnzustände der Frau im Zyklus
20/06/24 21:23
Trainieren im Einklang mit dem weiblichen Zyklus
20/06/24 21:00
Chronischer therapieresistenter Eisenmangel?
10/06/24 08:42
Training im Einklang mit dem weiblichen Zyklus
03/06/24 20:42
Wie schon in meinem Beitrag über das Fasten im Rahmen des Zyklus kurz gestreift, hier Informationen zum Thema Sport im Einklang mit dem Zyklus.














Frauen, Hormone und Alzheimer
02/06/24 11:24



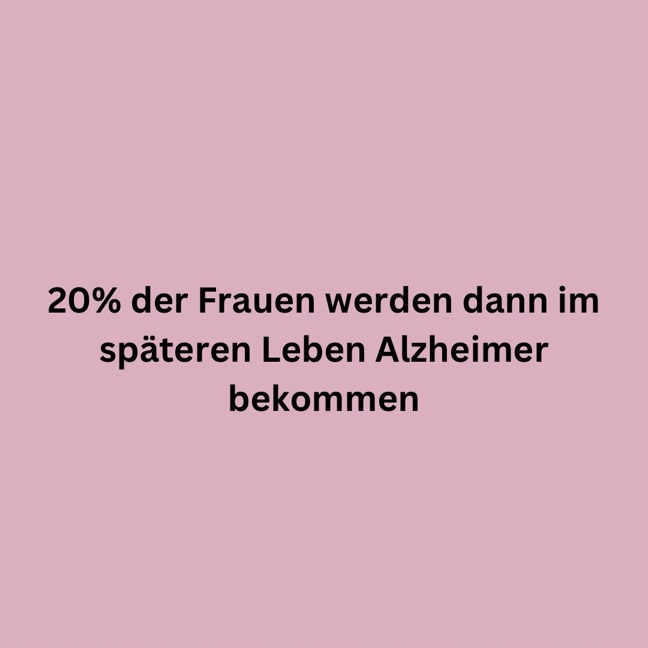



Quelle Dr. Lisa Mosconi (Forscht im Bereich Frauen und Alzheimer)
Heute ganz frisch herausgekommen diese Studie:

News zu Alzheimer
Und hier
PCO-Syndrom. Neues dazu
23/05/24 07:40
PCO Syndrom und Eisenüberladung
neuere Studien
Insulinresistenz, Übergewicht, Fettleber, Unfruchtbarkeit und erhöhte Androgenspiegel sind gemeinsame Nenner für zwei Erkrankungen: PCO-Syndrom und Hämochromatose ("Eisenspeicherkrankheit").
Normalerweise würde man diese zwei Erkrankungen nicht miteinander verbinden.
Bei beiden Erkrankungen kommt es aber auch als gemeinsames Element zur Einlagerung von Eisen. Beim PCOS meist als milde Eisenüberladung bei der Hämochromatose als schwerwiegende Überladung.
Bei beiden Erkrankungen gibt es noch einige andere Gemeinsamkeiten: Read More…
Hormonkugeln | Rosen-Rotkleezubereitung
09/05/24 21:29

Rosenkavalier Benni. Bild: Gudrun Faller
Für Frauen in den Wechseljahren heute einen Tipp um für einen Hormonausgleich zu sorgen.
Zubereitungen mit Rotklee und Rose
Wirkungen
Rotklee enthält Isoflavone, die östrogenisierend wirken. Er wirkt zudem krebsfeindlich und blutreinigend.
Rose wirkt pflegend, hautstärkend, entzündungshemmend, wundheilend, aphrodisisch, beruhigend, und duftet ausserdem fein. Read More…
Joggend in die Stoffwechselkatastrophe
01/05/24 12:26
 Jogging Buddies. (Foto Gudrun Faller)
Jogging Buddies. (Foto Gudrun Faller)Joggen ist doch gesund, oder?! Könnte man meinen, und ist es auch bis zu einem gewissen Grad und für bestimmte Menschen. Aber für viele eben auch nicht.
Joggen gehört zu den Ausdauersportarten. Grundsätzlich ist Ausdauersport gesund. Ein gutes Herz-Kreislauftraining.
Jedoch kann Ausdauersport auch starken Stress für den Körper bedeuten- v..a. wenn zu lange und zu häufig ausgeführt.
Joggen kann zur Sucht werden. So erging es auch mir einmal- es gab Zeiten, da bin ich täglich gelaufen. Minimum eine halbe Stunde - oft eine Stunde. Das war wohl der Anfang vom Ende. Read More…
Das Gehirn in den Wechseljahren, oder: werde ich langsam dement?
09/12/23 13:47

Foto: Gudrun Faller. Erleuchtet
Viele Frauen bemerken irgendwann, dass ihr Gehirn nicht mehr so funktioniert wie Frau es gewohnt ist. Es kommt zu Wortfindungsstörungen, man hat eine "längere Leitung", das Denken wandert ab (z.b. beim Lesen- was stand da noch auf der Seite?), Brain fog, oder man vergisst Dinge (beim Einkauf, Termine, Namen…)
Wenn man dann noch liest, dass immer mehr Frauen tatsächlich schon in den Wechseljahren dement werden, ist das beängstigend.
Etwa doppelt so viele Frauen wie Männer werden dement, oft beginnend in den Wechseljahre. Read More…
Frauenheilkunde Teil 9/2: Perimenopause & Hormone allgemein
08/12/23 09:03

Foto: Gudrun Faller. Old Lady & too much Icecream
Da manche nicht gerne allzugange Texte lesen, hatte ich den letzten Text beendet, und möchte hier noch Weiteres zu dem Thema Hormone/Frauen und Perimenopause schreiben.
Die drei wichtigsten und kritischsten Hormonbereiche, die es in der Perimenopause zu beachten gilt:
1. Cortisol
2. Schilddrüsenhormone
3. Estradiol/Progesteron
Read More…
Frauenheilkunde Teil 9/1: Perimenopause
05/12/23 20:47

Foto: Gudrun Faller. Tanzend durch die Wechseljahre.
Perimenopause ist die Zeit vor der Postmenopause. Es ist das Ende der Fortpflanzungsjahre. Der Körper bereitet sich auf den neuen Lebensabschnitt vor, in der keine Fortpflanzung mehr möglich ist.
Die Wechseljahre beginnen. Read More…
Nährstoffe in der Schwangerschaft.
02/12/21 13:44

Gestern hatte ich über Bedarf von Nährstoffen bei Kindern geschrieben. Heute einen Schritt zurück: in die Schwangerschaft.
Da ich auch gerade wieder einige schwangere Damen in der Praxis habe, den neuen Text: Read More…
Frauenheilkunde.| Teil 8 : Weiblichkeit, Sexualität & Lust
02/12/21 13:08
Weibliche Lust ist anders als die männliche. Frauen ticken anders als Männer- die Sache mit Mars und Venus. 😉 Und so ist auch das weibliche Empfinden ein anderes.
Die Erregungsbildung bei der Frau ist eine komplizierte Angelegenheit. Gefühle, Phantasien und körperliches Empfinden spielen eine Rolle. Damit Frau zum Orgasmus kommt (wobei dieser ja nicht unbedingt das Mass aller Dinge sein sollte), braucht es einiges: Read More…
Die Erregungsbildung bei der Frau ist eine komplizierte Angelegenheit. Gefühle, Phantasien und körperliches Empfinden spielen eine Rolle. Damit Frau zum Orgasmus kommt (wobei dieser ja nicht unbedingt das Mass aller Dinge sein sollte), braucht es einiges: Read More…
Frauenheilkunde. Hormone | Teil 7 : Wechseljahre
02/12/21 13:00

Bild: Gudrun Faller
Unter Wechseljahre (Klimakterium) versteht man die Zeit im Leben einer Frau, in der eine Umstellungsphase des Hormonhaushaltes stattfindet. Die Zeit der Fortpflanzung nimmt ein Ende, die Hormonproduktion der Eierstöcke nimmt ab.
Man kommt von der körperlichen Mutterschaft in die geistige Mutterschaft. Weise werden. In früheren Kulturen und auch heute noch in einigen Kulturen werden weise Frauen wertgeschätzt, ihren Rat angehört. Bei uns dominiert vorwiegend das Anti- aging. Mit Cremes und Pillen oder gar Operationen. Man muss auch als reife Frau noch mithalten mit 20- oder 30- jährigen Frauen.
Und: Die Wechseljahre sind keine Krankheit! Read More…
Frauenheilkunde. Hormone | Teil 6 : Infektionen
02/12/21 13:00

Bild: Gudrun Faller, Völkerschlacht Leipzig.
Häufige Infektionen bei Frauen
1. Candida Infektionen (Pilz)
2. Chlamydien (bakteriell)
3. Trichomonaden (Einzeller)
4. Herpes genitalis (viral)
Allgemeine Anzeichen von Infektionen im Genitalbereich: Read More…
Frauenheilkunde. Hormone | Teil 5 : Schilddrüse und Sexualhormone
02/12/21 13:00

Bild: Gudrun Faller, Insel Mainau
Alle Hormondrüsen hängen miteinander zusammen. Nebenniere, Schilddrüse, Sexualdrüsen- Zentralorgane Hypothalamus-Hypophyse.
Kommt eines aus dem Gleichgewicht, haben auch die anderen ein Problem. Man sollte sie nicht isoliert betrachten!
Read More…
Frauenheilkunde. Hormone | Teil 4 : Schwangerschaft & Geburt
02/12/21 12:57
Siehe auch: Frauenheilkunde Teil 1: Die Pille Teil 2: Post Pill Syndrom Teil 3: Kinderwunsch
Schwangerschaft & Geburt (Vorbereitung)
Ich möchte hier nicht auf die üblichen Themen der Schwangerschaft eingehen - z.b. wie entwickelt sich das Kind… was passiert in den einzelnen Schwangerschaftswochen etc.,
sondern was kann die Naturheilkunde leisten bei Problemen in der Schwangerschaft? Und Hilfe vor der Geburt und unter der Geburt. Zumindest mit einer kleinen Auswahl.
Alles andere findet sich zuhauf in Büchern und im Netz.
(siehe auch Buch/Linktipp unten) Read More…
Schwangerschaft & Geburt (Vorbereitung)
Ich möchte hier nicht auf die üblichen Themen der Schwangerschaft eingehen - z.b. wie entwickelt sich das Kind… was passiert in den einzelnen Schwangerschaftswochen etc.,
sondern was kann die Naturheilkunde leisten bei Problemen in der Schwangerschaft? Und Hilfe vor der Geburt und unter der Geburt. Zumindest mit einer kleinen Auswahl.
Alles andere findet sich zuhauf in Büchern und im Netz.
(siehe auch Buch/Linktipp unten) Read More…
Frauenheilkunde. Hormone | Teil 3 : Kinderwunsch
02/12/21 12:50
 Bild: Gudrun Faller
Bild: Gudrun FallerSchwanger werden ist manchmal gar nicht so einfach. Die Ursachen sind vielfältig. Wie im vorherigen Post beschrieben, kann es
- an einen Post-Pill-Syndrom liegen, aber auch:
- an generellen Hormonstörungen
- bei vielen ist es auch der Stress
- es kann am Mann liegen
- Umweltbelastungen, Toxine im Körper (Schwermetalle!)
- ungenügende Nährstoffversorgung
- Belastungen mit Viren, Bakterien, Pilzen: das Immunsystem / die Schleimhaut
- das Alter
Frauenheilkunde. Hormone | Teil 2 : Die Pille: Post- Pill- Syndrom
02/12/21 12:50
Seit Anfang der 70er Jahre gibt es die Pille auf dem Europäischen Markt, damals noch sehr stark dosiert. Über die Jahre wurden die Pillen weiterentwickelt, und scheinbar harmloser. Was natürlich nicht der Fall ist.
Es wurde und wird jedoch suggeriert, dass es ungefährlich sei, jahrelang die Pille einzunehmen. Wo früher noch zu Pillenpausen geraten wurde, heisst es heute, man solle keine Pausen einlegen, und es sei gesünder, die Pille über Jahre hinweg dauerhaft zu nehmen. Bloss keine Unterbrechungen! Read More…
Es wurde und wird jedoch suggeriert, dass es ungefährlich sei, jahrelang die Pille einzunehmen. Wo früher noch zu Pillenpausen geraten wurde, heisst es heute, man solle keine Pausen einlegen, und es sei gesünder, die Pille über Jahre hinweg dauerhaft zu nehmen. Bloss keine Unterbrechungen! Read More…
Frauenheilkunde. Hormone | Teil 1 : Die Pille
02/12/21 12:50

Bild: Gudrun Faller
Heute Teil 1 einer neuen Reihe zum Thema Frauenheilkunde | Hormone
Wirkung:
Die "Pille" enthält (meistens) zwei künstliche (synthetische) Hormone: Östrogen und Gestagen. Sie bewirken, dass im Hypothalamus die Ausschüttung eines anderen Hormons (Gonadotropin) gestoppt wird. Dadurch werden die Eierstöcke nicht mehr durch die beiden Hormone FSH und LH stimuliert. Es reift keine Eizelle heran und es findet kein Eisprung statt. Somit kann kein Ei befruchtet werden, und Frau wird nicht schwanger. Read More…
Frauenheilkunde- Libidoverlust bei der Frau
02/12/21 12:00
40 % aller Frauen klagen über teilweisen oder vollständigen Libidoverlust
20 % fühlen sich dadurch stark gestört
3 von 10 Frauen suchen deswegen einen Arzt auf
Ursachen für Libidoverlust:
20 % fühlen sich dadurch stark gestört
3 von 10 Frauen suchen deswegen einen Arzt auf
Ursachen für Libidoverlust:
- Stress/Erschöpfung
- Homonsystem
- Schlechtes Körpergefühl / Körperwahrnehmung
- Krankheiten
- Medilkamente (z.b. Antidepressiva)
- Schlafstörungen
- Beziehungsprobleme und emotionaler Stress
- sex. Traumata
- Schmerzen beim Sex
Frauenheilkunde / Hormonanalysen- & Therapie
02/12/21 12:00
Seit fast 20 Jahren beschäftige ich mich mit der Hormontherapie. Zu Beginn habe ich mit einer Yamswurzel-Creme einer amerikanischen Firma gearbeitet, die es damals schon in Deutschland/Schweiz zu kaufen gab. Später habe ich dann die reine Progesteron-Creme über Biovea entdeckt, und habe viel mit dieser Creme gearbeitet. Mittlerweile gibt es auch andere Möglichkeiten des Bezuges- nicht zuletzt gibt es immer mehr Ärzte, die dem Thema gegenüber offen sind, und Rezepte ausstellen, um die Creme vor Ort bei den Apotheken zu beziehen. Read More…